του Αλέξανδρου Γιατζίδη, M.D., medlabnews.gr iatrikanea
Το Βασικοκυτταρικό Καρκίνωμα (BCC) είναι η πιο συνηθισμένη μορφή καρκίνου του δέρματος.
 |
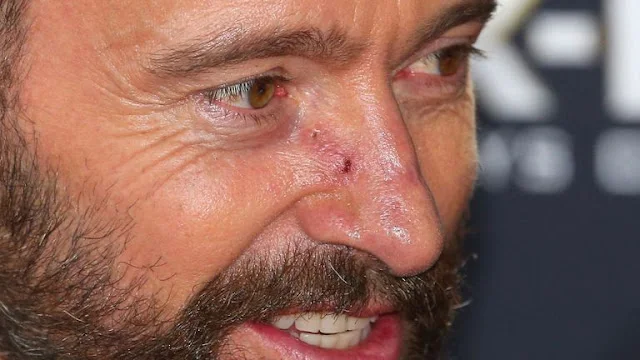
Σημάδι στη μύτη του Hugh Jackman |
Η προέλευσή του δεν είναι από την βασική στιβάδα της επιδερμίδας, όπως δείχνει το όνομά του και όπως πιστεύετο παλαιότερα. Σήμερα πλέον είναι γνωστό ότι εκπορεύεται από το έξω επιθηλιακό έλυτρο του θυλάκου της τρίχας. Αυτός είναι και ο λόγος, για τον οποίο δεν απαντάται αυτός ο τύπος του καρκίνου στους βλεννογόνους και γενικώς στα άτριχα σημεία. Το χαρακτηριστικό κύτταρο, έχει ένα μεγάλο βασεόφιλο πυρήνα και ελάχιστο κυτταρόπλασμα.
Τα βασικοκυτταρικά καρκινώματα είναι ο συχνότερος τύπος καρκίνου του δέρματος και εμφανίζεται κυρίως, σε εκτεθειμένες στην ηλιακή ακτινοβολία επιφάνειες και μάλιστα σε εκείνες που ο αριθμός σμηγματογόνων αδένων και τριχών είναι μεγάλος.
Σύμφωνα με τις στατιστικές, το 86% των βασικοκυτταρικών, εμφανίζονται στο πρόσωπο και στον τριχωτό, το 7% στον τράχηλο και 7% στο υπόλοιπο σώμα. Οι πιο συχνές περιοχές που εμφανίζουν τα καρκινώματα αυτά , είναι: η μύτη (25,5%), η παρειά (16%) η περικογχική περιοχή (14%), το τριχωτό (11%) το πτερύγιο του ωτός και η προωτιαία περιοχή (11%).
Το βασικοκυτταρικό καρκίνωμα εμφανίζεται κλινικά, αρχικά, ως μιά ερυθρή βλατίδα που μεγεθύνεται προοδευτικά. Κύριο χαρακτηριστικό είναι η μαργαριταροειδής παρυφή. Είναι δυνατόν όμως να εμφανισθεί ως διόγκωση μαργαριταροειδούς χρώματος ή ως ένα έλκος με χαρακτηριστικό μαργαριταροειδή όχθο και εξέρυθρη βάση. Η οριστική διάγνωση τίθεται με την ψηφιακή δερματοσκόπηση και με την ιστολογική εξέταση.
ΤΑ ΠΕΝΤΕ ΠΡΟΕΙΔΟΠΟΙΗΤΙΚΑ ΣΗΜΕΙΑ ΤΟΥ ΒΑΣΙΚΟΚΥΤΤΑΡΙΚΟΥ ΚΑΡΚΙΝΩΜΑΤΟΣ
Συχνά δύο ή περισσότερες από αυτές τις μορφές καρκίνου μπορεί να συνυπάρχουν σε έναν όγκο. Επιπρόσθετα, μερικές φορές βασικοκυτταρικά καρκινώματα (BCC) μπορεί να μοιάζουν με μη καρκινικές βλάβες του δέρματος, όπως αυτές της ψωρίασης ή του εκζέματος. Είναι σκόπιμο να επισκεφθείτε έναν ειδικό για να αποκτήσετε μία σαφή διάγνωση. Παρόλα αυτά όμως αν παρατηρήσετε κάποιο προειδοποιητικό σημάδι όπως στις εικόνες ή οτιδήποτε άλλο ανησυχητικό ή επίμονη αλλαγή στο δέρμα σας, συμβουλευτείτε τον ιατρό σας το συντομότερο δυνατό.
Μια ανοικτή πληγή που αιμορραγεί, ορροροεί ή δημιουργεί κρούστες και παραμένει ανοικτή για τρεις ή περισσότερες εβδομάδες. Μια πληγή που δεν επουλώνεται είναι ένα πολύ συνηθισμένο σημάδι ενός αρχομένου Βασικοκυτταρικού καρκινώματος (BCC).
Μια ερυθρόμορφη κηλίδα ή ερεθισμένη περιοχή συχνά εμφανίζεται στο πρόσωπο, στήθος, ώμο, χέρια ή στα πόδια. Μερικές φορές η βλάβη δημιουργεί κρούστα. Επίσης μπορεί να εμφανιστεί κνησμός ή πόνος και άλλες φορές να επιμένει χωρίς ενοχλήσεις.
Μια ροζ βλάβη (όγκος) με ελαφρά επηρμένα κυλινδρικά όρια και με κεντρικό εντύπωμα καλυμμένο με κρούστες. Καθώς ο όγκος ελαφρά μεγαλώνει μικρά αιμοφόρα αγγεία μπορεί να αναπτυχθούν στην επιφάνεια.
Ένα γυαλιστερό έπαρμα ή οζίδιο που είναι διαυγές ή μαργαριταροειδές και πολλές φορές είναι ροζ, κόκκινο ή λευκό. Το οζίδιο μπορεί επίσης να είναι μαύρο, ηλιοκαμένο ή καφέ, ειδικά σε άτομα με σκουρόχρωμα μαλλιά και μπορεί να συγχέεται με κανονικό σπίλο.
Μια ουλόμορφη περιοχή που είναι λευκή, κίτρινη ή κηρόχρωμη και που συχνά έχει ακαθόριστα όρια και το δέρμα από μόνο του εμφανίζεται γυαλιστερό και τεταμένο. Αν και υπάρχουν λιγότερο συχνά προειδοποιητικά στοιχεία, μπορεί να δείχνουν την παρουσία ενός επιθετικού, διηθητικού όγκου ο οποίος είναι μεγαλύτερος από ότι εμφανίζεται στην επιφάνεια.
Διακρίνουμε τέσσερις κλινικούς τύπους βασικοκυτταρικών καρκινωμάτων:
1) Το επιφανειακό βασικοκυτταρικό καρκίνωμα. είναι μια ερυθηματώδης επίπεδη βλάβη με απολέπιση. Συχνά συγχέεται με έκζεμα, ακτινική κεράτωση ή μυκητίαση.
2) Το οζώδες ή αδενοκυστικό παριστά μια οζώδη διόγκωση στο χρώμα του δέρματος με πολλές τηλαγγειεκτασίες.
3) Το μελαγχρωματικό βασικοκυτταρικό, διαθέτει υπέρχρωση και μερικές φορές συγχέεται με μελάνωμα ή σμηγματορροϊκή υπερκεράτωση.
4) Το σκληρωτικό (Μορφεϊκό). Εμφανίζεται ως λευκοκίτρινη πλάκα και μπορεί να παραμείνει για χρόνια χωρίς να διαγνωσθεί. Εάν διατείνει κανείς το δέρμα μπορεί να δεί τις μαργαριταροειδείς άκρες. Πολλές φορές στο κέντρο αρχίζει να υποστρέφει εμφανίζοντας ουλώδη ιστό.
Θεραπεία.
Την αποτελεσματικότερη θεραπεία προσφέρει η χειρουργική, με ποσοστά ίασης περί το 98%. Προϋπόθεση βεβαίως αποτελεί η σωστή κλινική εκτίμηση της βλάβης και ο καθορισμός των ακριβών ορίων της. Αλλες θεραπείες είναι η απόξεση, η κρυοθεραπεία, η ακτινοθεραπεία ή η εξάχνωση με LASER.
ΚΡΥΟΧΕΙΡΟΥΡΓΙΚΗ
Ο όγκος καταστρέφεται με ψύξη με υγρό άζωτο, χωρίς να χρειάζεται να γίνει τομή ή αναισθησία. Η διαδικασία μπορεί να επαναληφθεί κατά την ίδια συνεδρία για να επιβεβαιωθεί η ολική καταστροφή των κακοήθων κυττάρων. Ο όγκος καλύπτεται από κρούστες που στην συνέχεια αποκολλώνται σε διάστημα μερικών εβδομάδων.
Η κρυοχειρουργική είναι αποτελεσματική στους περισσότερους συνήθεις καρκίνους, ιδιαίτερα στα επιφανειακά βασικοκυτταρικά καρκινώματα (BCC) και είναι θεραπεία εκλογής για ασθενείς με αιμορραγικές διαταραχές ή δυσανεξία στην αναισθησία. Η μέθοδος αυτή χρησιμοποιείται λιγότερο σήμερα γιατί έχει χαμηλότερα ποσοστά επιτυχίας από τις χειρουργικές τεχνικές, γύρω στο 85-90% και εξαρτάται από την εμπειρία του ιατρού.
ΦΩΤΟΔΥΝΑΜΙΚΗ ΘΕΡΑΠΕΙΑ (PDT)
Αυτή η μέθοδος είναι ιδιαίτερα χρήσιμη για ασθενείς με πολλαπλά βασικοκυτταρικά καρκινώματα. Ένας φωτοευαίσθητος παράγοντας όπως το τοπικό 5-αμινολεβουλινικό οξύ (5-ALA), εφαρμόζεται τοπικά στους όγκους και αυτό απορροφάται από τα καρκινικά κύτταρα. Την επόμενη μέρα, ο ασθενής επιστρέφει και οι συγκεκριμένες περιοχές ενεργοποιούνται με την βοήθεια ενός ειδικού μηχανήματος που εκπέμπει καθαρό φώς σε συγκεκριμένο μήκος κύματος. Επιλεκτικά, η μέθοδος αυτή καταστρέφει βασικοκυτταρικά καρκινώματα (ΒCC) ενώ συγχρόνως προκαλεί μηδαμινή βλάβη στον περιβάλλοντα υγιή ιστό. Η μέθοδος αυτή έχει ποσοστά ίασης που κυμαίνονται από 70-90%. Οι ασθενείς αποκτούν τοπική φωτοευαισθησία, για διάστημα 48 ωρών, μετά την θεραπεία και θα πρέπει να αποφευχθεί η έκθεση στον ήλιο για δύο ημέρες.
ΧΕΙΡΟΥΡΓΙΚΗ ΑΦΑΙΡΕΣΗ
Ο ιατρός αφού ναρκώσει πρώτα την περιοχή με τοπική αναισθησία, χρησιμοποιεί νυστέρι για να αφαιρέσει ολόκληρο τον όγκο μαζί με την περιβάλλουσα περιοχή με όρια υγιούς δέρματος για λόγους ασφαλείας. Στη συνέχεια το δέρμα γύρω από το χειρουργικό πεδίο κλείνει με ράμματα και ο ιστός ο οποίος αφαιρείται στέλνεται στο εργαστήριο για μικροσκοπική εξέταση με σκοπό την πιστοποίηση ότι όλα τα καρκινικά κύτταρα έχουν αφαιρεθεί. Το ποσοστό επιτυχίας με αυτή την τεχνική ανέρχεται στο 90%
Η αποκατάσταση του ελλείμματος ακολουθεί τους κανόνες της Πλαστικής Χειρουργικής. Μικρές εκτομές αποκαθίστανται με απ’ ευθείας συρραφή. Για τις μεγαλύτερες ακολουθείται η κλασσική σειρά από τις απλούστερες τεχνικές προς τις πλέον σύνθετες. Τα ελεύθερα δερματικά μοσχεύματα δηλ., οι τοπικοί κρημνοί, οι μεγαλύτεροι απομεμακρυσμένοι κρημνοί. Σ’ αυτά βεβαίως λαμβάνεται υπ’ όψιν και η ανατομική περιοχή ύπαρξης της βλάβης.
Μετεγχειρητικά, ο ασθενής πρέπει να παρακολουθείται, τόσον για τον κίνδυνο τοπικής υποτροπής, όσον και για την εμφάνιση νέου επιθηλιώματος.
Άτομα που έχουν ένα Βασικοκυτταρικό καρκίνωμα (BCC), βρίσκονται σε αυξημένο κίνδυνο να αναπτύξουν και άλλους καρκίνους του δέρματος, με την πάροδο του χρόνου είτε στην ίδια περιοχή είτε σε άλλη. Βρίσκονται επίσης σε μεγάλο κίνδυνο για άλλους τύπους καρκίνου του δέρματος.
Για αυτό πρέπει να κάνουν ψηφιακή δερματοσκόπηση για να μπορεί να παρακολουθείται τακτικά όχι μόνο το σημείο που θεραπεύτηκε στο παρελθόν αλλά και ολόκληρη η επιφάνεια του δέρματος.
Τα Βασικοκυτταρικά καρκινώματα (BCC) της κεφαλής και της μύτης δημιουργούν ιδιαίτερα προβλήματα με υποτροπές, που συμβαίνουν στα πρώτα δύο χρόνια μετά το χειρουργείο.
Μπορεί ένας καρκίνος να υποτροπιάσει και ο ιατρός να συστήσει ένα διαφορετικό τύπο θεραπείας από αυτό που χρησιμοποιήθηκε αρχικά. Κάποιες μέθοδοι όπως η Mohs μικρογραφική χειρουργική, μπορεί να αποβεί πολύ αποτελεσματική για τις υποτροπές.
Πηγή
Skin cancer foundation
MEDLAB ΙΑΤΡΙΚΟ ΙΝΣΤΙΤΟΥΤΟ
ΨΗΦΙΑΚΗ ΧΑΡΤΟΓΡΑΦΗΣΗ ΜΕ ΕΛΕΓΧΟ
Skin cancer foundation
MEDLAB ΙΑΤΡΙΚΟ ΙΝΣΤΙΤΟΥΤΟ
ΨΗΦΙΑΚΗ ΧΑΡΤΟΓΡΑΦΗΣΗ ΜΕ ΕΛΕΓΧΟ
ΤΩΝ ΣΠΙΛΩΝ (ΕΛΙΩΝ) ΤΟΥ ΔΕΡΜΑΤΟΣ
ΣΤΟ ΜΕDLAB IATΡΙΚΟ ΙΝΣΤΙΤΟΥΤΟ
ΔΙΑΒΑΣΤΕ ΕΠΙΣΗΣ:
- Τι είναι το βασικοκυτταρικό καρκίνωμα (καρκίνος του δέρματος), που είχε στην μύτη, ο Hugh Jackman;
- Η Ψηφιακή Χαρτογράφηση Σπίλων αποτελεί το ΤΕΣΤ ΠΑΠ του δέρματος και η εξέταση γίνεται όλες τις εποχές του έτους και αφορά όλες τις ηλικίες.
- Μια ελιά που βγήκε στο σώμα σας ή ένας σπίλος που άλλαξε στο δέρμα σας χρειάζεται άμεσα διερεύνηση. Ο καρκίνος προλαμβάνεται με την ψηφιακή χαρτογράφηση
- Καλοήθεις παθήσεις και όγκοι του δέρματος. Σπίλοι, Λιπώματα, κύστεις, ιδρωταδενίτιδα, ξανθελάσματα.
- Μελάνωμα στο νύχι. Σκούρες γραμμές στα νύχια μπορεί να οφείλονται σε αιμάτωμα ή καρκίνο. Τα διαγνωστικά κριτήρια ABCDEF
- ΤΑ ΠΡΟΕΙΔΟΠΟΙΗΤΙΚΑ ΣΗΜΑΔΙΑ ΤΟΥ ΚΑΡΚΙΝΟΥ ΤΟΥ ΔΕΡΜΑΤΟΣ
- Το αλφάβητο (ABCD) για να προφυλαχθούμε από το μελάνωμα
- Μελάνωμα. Τι είναι; Πώς το καταλαβαίνουμε; Θεραπεύεται;
- Τι είναι η χημειοθεραπεία; Τι κάνει στα καρκινικά κύτταρα και πόσο απαραίτητη είναι στην θεραπεία; (chemotherapy)
- και







































 Είμαστε Ειδησεογραφικό Μέσο για Ειδήσεις και Ιατρικά Νέα, Διαπιστευμένο στο Υπουργείο Υγείας, ένα από τα μεγαλύτερα portal υγείας της χώρας. Γράφουν και Υπογράφουν Ιατροί, υγειονομικοί, συντάκτες υγείας μέλη σε Ενώσεις Συντακτών. Η εγκυρότητα ελέγχεται από το ΙΕΚΕΤΥ - Ινστιτούτο Ενημέρωσης και Επικοινωνίας της Υγείας
Είμαστε Ειδησεογραφικό Μέσο για Ειδήσεις και Ιατρικά Νέα, Διαπιστευμένο στο Υπουργείο Υγείας, ένα από τα μεγαλύτερα portal υγείας της χώρας. Γράφουν και Υπογράφουν Ιατροί, υγειονομικοί, συντάκτες υγείας μέλη σε Ενώσεις Συντακτών. Η εγκυρότητα ελέγχεται από το ΙΕΚΕΤΥ - Ινστιτούτο Ενημέρωσης και Επικοινωνίας της Υγείας







